Come specialista in salute e fitness con oltre 15 anni di esperienza clinica, ho assistito in prima persona al modo in cui l'indice di massa corporea sia correlato ai risultati della salute a lungo termine.Questa guida globale esamina le connessioni scientifiche tra BMI e rischio di malattie croniche, offrendo strategie di prevenzione basate sull'evidenza che possono aiutarti a mantenere una salute ottimale.Le informazioni presentate sono supportate dall'attuale ricerca e guida delle principali organizzazioni sanitarie tra cui i Centri per il controllo e la prevenzione delle malattie (CDC), l'Organizzazione mondiale della sanità (OMS) e il National Institutes of Health (NIH).
Cosa rivela BMI sulla tua salute: capire le basi
L'indice di massa corporea (BMI) è uno strumento di screening che utilizza una formula matematica in base all'altezza e al peso per classificare gli individui in gruppi di stato del peso.La formula - peso in chilogrammi diviso per altezza in metri quadrati (kg/m²) - fornisce un valore numerico utilizzato dagli operatori sanitari per valutare potenziali rischi per la salute.Secondo il CDC, l'IMC è "un indicatore affidabile del grasso corporeo per la maggior parte delle persone" ed è "un metodo di screening economico e facile da performance per le categorie di peso che possono portare a problemi di salute".
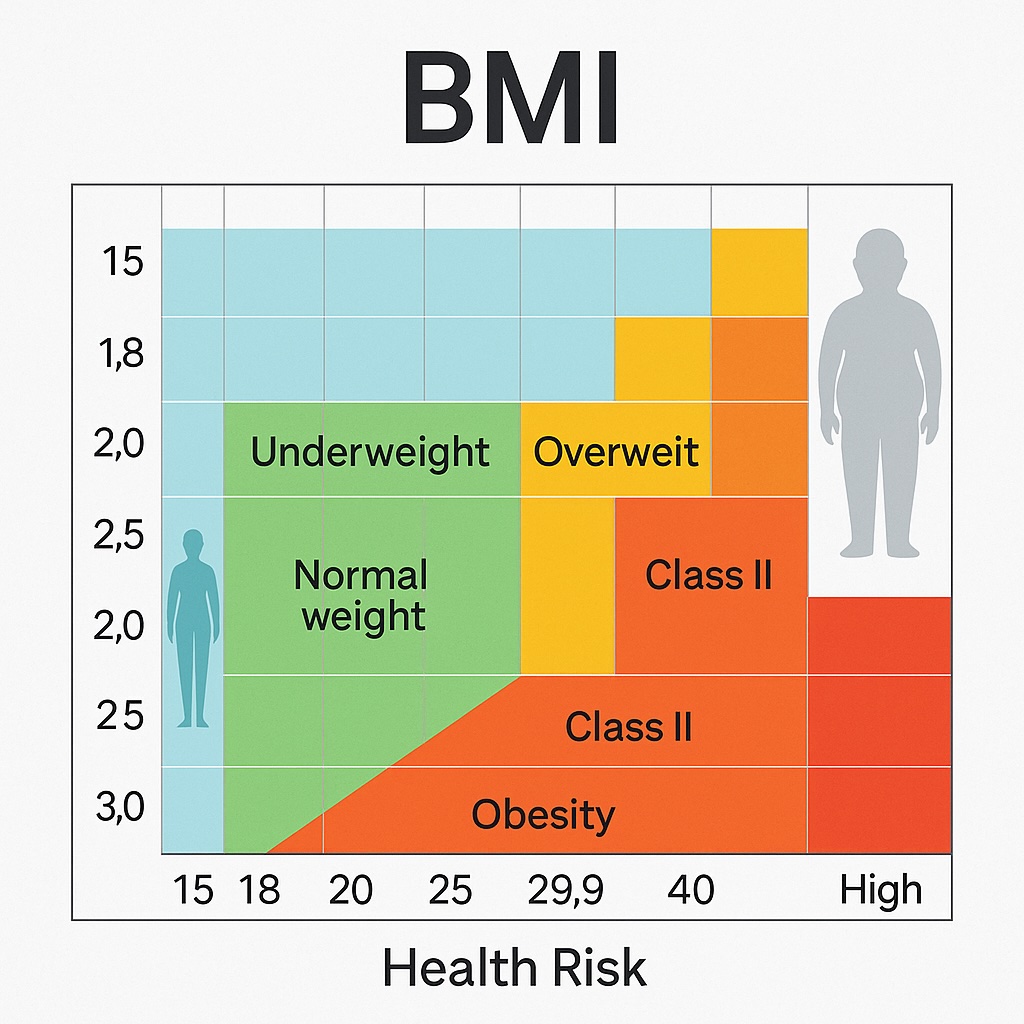
Classificazioni BMI standard per adulti come definito dal CDC e chi include:
- Sottopeso: inferiore a 18,5
- Peso normale: 18,5–24,9
- Sovrappeso: 25,0–29,9
- Obesità Classe I: 30.0–34.9
- Obesità Classe II: 35.0–39.9
- Obesità Classe III (obesità grave): 40.0 e sopra
Mentre BMI offre preziose approfondimenti, è importante riconoscere i suoi limiti.Questa misurazione non distingue tra massa muscolare e grassa, né spiega dove viene distribuito il grasso corporeo.Il CDC riconosce che "BMI è una misura di screening e dovrebbe essere considerato con altri fattori quando si valuta la salute di un individuo".Nonostante questi limiti, gli studi sulla popolazione su larga scala dimostrano costantemente che l'IMC rimane un predittore affidabile del rischio di malattie croniche se usato in modo appropriato.
Puoi facilmente calcolare il tuo BMI utilizzando strumenti online come il calcolatore BMI su https://calculators.im/it/bmi-calculator, che fornisce risultati istantanei e valutazioni del rischio per la salute in base alle misurazioni.
Il legame scientifico tra BMI e malattie cardiovascolari
La malattia cardiovascolare (CVD) rimane la principale causa di morte a livello globale e l'elevato BMI aumenta significativamente questo rischio.Secondo l'American Heart Association, "L'epidemia di obesità globale è ben consolidata, con aumenti della prevalenza dell'obesità per la maggior parte dei paesi dagli anni '80. L'obesità contribuisce direttamente ai fattori di rischio cardiovascolare incidente, tra cui dislipidemia, diabete di tipo 2, ipertensione e disturbi del sonno".
Lo studio di Framingham Heart, uno degli studi epidemiologici più lunghi, ha stabilito che ogni unità di aumento dell'IMC è associato a un rischio più elevato del 5% di insufficienza cardiaca negli uomini e 7% nelle donne, anche dopo essersi adattata ad altri fattori di rischio cardiovascolare.
In che modo esattamente il peso in eccesso influisce sul tuo sistema cardiovascolare?La ricerca ha identificato diversi percorsi:
- Cambiamenti emodinamici: un maggiore peso corporeo aumenta il volume del sangue e la gittata cardiaca, portando ad un aumento del carico di lavoro sul cuore.
- Alterazioni metaboliche: l'eccesso di tessuto adiposo, in particolare attorno all'addome, contribuisce alla resistenza all'insulina, all'intolleranza al glucosio e alla dislipidemia.
- Processi infiammatori: le cellule adipose rilasciano citochine pro-infiammatorie che contribuiscono all'aterosclerosi e alla disfunzione endoteliale.
- Adattamenti strutturali: nel tempo, il cuore subisce cambiamenti strutturali, inclusa l'ipertrofia ventricolare sinistra, che può compromettere la funzione cardiaca.
La relazione tra BMI e rischio cardiovascolare segue una curva a forma di J, con un BMI sia molto basso che elevato associato ad un aumento della mortalità.Tuttavia, il rischio aumenta in modo più ripido con valori di BMI più elevati, in particolare per condizioni come la malattia coronarica, insufficienza cardiaca e fibrillazione atriale.
La ricerca mostra che le persone con un BMI superiore a 30 kg/m² hanno il doppio del rischio di sviluppare insufficienza cardiaca rispetto a quelle a peso normale.Ancora più preoccupante, la probabilità di insufficienza cardiaca aumenta drasticamente con la durata dell'obesità: gli studenti indicano una probabilità del 66% dopo 20 anni di obesità e un'incredibile 93% dopo 25 anni.
In che modo il BMI elevato aumenta il rischio di diabete di tipo 2
La relazione tra BMI e diabete di tipo 2 è forse uno dei più consolidati nella letteratura medica.Secondo il National Institute of Diabetes e le malattie digestive e renali (NIDDK), "il sovrappeso e l'obesità aumentano il rischio di molti problemi di salute, come il diabete di tipo 2, l'ipertensione, le malattie cardiache, l'ictus, i problemi articolari, le malattie del fegato, le viscere, alcuni tipi di cancro e problemi di sonno e respirazione".
Un BMI superiore a 30 kg/m² aumenta il rischio di diabete di circa 10 volte rispetto agli individui con un BMI inferiore a 23 kg/m².Il CDC riferisce che circa il 23% degli adulti statunitensi con obesità ha il diabete.
Diversi meccanismi spiegano questa forte associazione:
- Resistenza all'insulina: l'eccesso di adiposità, in particolare il grasso viscerale, compromette la risposta del corpo all'insulina, che è l'anomalia metabolica primaria nel diabete di tipo 2.
- Disfunzione delle cellule beta: l'esposizione cronica a elevati acidi di glucosio e grassi porta alla disfunzione delle cellule beta del pancreas, riducendo la produzione di insulina nel tempo.
- Infiammazione cronica: l'obesità promuove uno stato di infiammazione sistemica di basso grado che contribuisce alla resistenza all'insulina e al danno al pancreas di cellule beta.
- Squilibrio di adipokine: il tessuto adiposo produce ormoni e molecole di segnalazione che, se squilibrate, possono interrompere il metabolismo del glucosio.
Vale la pena notare che il rischio di diabete varia in base all'etnia allo stesso livello di BMI.La ricerca ha dimostrato che gli individui del sud asiatico, nero e cinese sviluppano il diabete a soglie di BMI inferiori (24-26 kg/m²) rispetto alle popolazioni bianche (circa 30 kg/m²).Ciò evidenzia l'importanza di considerare l'etnia quando si valuta il rischio di diabete in base all'IMC.
BMI e cancro: la connessione nascosta
La relazione tra BMI e cancro è complessa ma innegabile.Secondo il National Cancer Institute (NCI), "rispetto alle persone di peso sano, quelle con sovrappeso o obesità sono a maggior rischio di molte malattie, tra cui diabete, ipertensione, malattie cardiovascolari, ictus e almeno 13 tipi di cancro".
L'NCI riferisce inoltre che l'eccesso di peso è legato all'aumento del rischio di almeno 13 diversi tipi di cancro, che insieme rappresentano circa il 40% di tutte le diagnosi di cancro negli Stati Uniti.
Le associazioni più forti sono osservate per:
- Cancro endometriale (il rischio aumenta 2-4 volte)
- Adenocarcinoma esofageo (il rischio aumenta 2-3 volte)
- Cancro epatico (il rischio aumenta 1,5-4 volte)
- Cancro renale (il rischio aumenta 1,5-2,5 volte)
- Cancro pancreatico (il rischio aumenta 1,5-2 volte)
- Cancro del colon-retto (il rischio aumenta 1,2-1,5 volte)
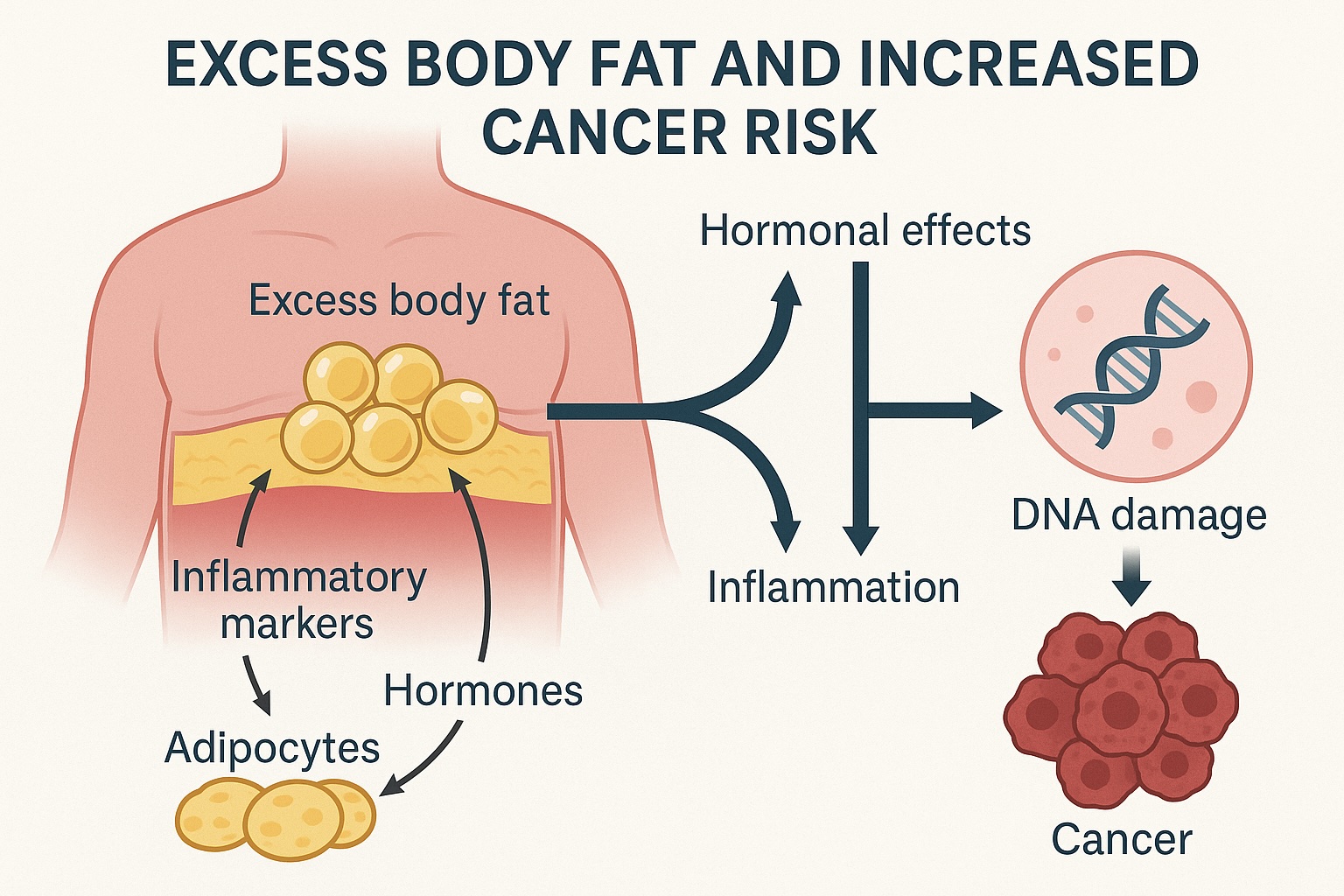
Diversi meccanismi biologici spiegano queste connessioni:
- Effetti ormonali: l'eccesso del tessuto adiposo aumenta la produzione di estrogeni, insulina e fattore di crescita simile all'insulina-1 (IGF-1), che può promuovere la proliferazione cellulare e inibire l'apoptosi (morte cellulare programmata).
- Infiammazione cronica: l'infiammazione legata all'obesità crea un ambiente che favorisce lo sviluppo del tumore e la progressione.
- Metabolismo alterato: i cambiamenti nel metabolismo associati all'obesità possono creare condizioni che favoriscono la crescita delle cellule tumorali.
- Stress ossidativo: l'obesità aumenta lo stress ossidativo, che può danneggiare il DNA e portare a mutazioni che iniziano il cancro.
Ciò che è particolarmente preoccupante è che avere un BMI più elevato al momento della diagnosi del cancro è associato a risultati più scarsi, tra cui un aumento del rischio di recidiva e una riduzione dei tassi di sopravvivenza.Secondo l'NCI, "le persone che hanno un BMI più elevato al momento della diagnosi del cancro hanno rischi più elevati di sviluppare un secondo cancro primario (un cancro non correlato al primo cancro) in futuro".Gli studi dimostrano che le persone con i più alti livelli di obesità avevano il 50% in più di probabilità di morire per mieloma multiplo rispetto a quelli a peso sano.
Oltre BMI: circonferenza della vita e altre misurazioni importanti
Mentre BMI fornisce preziose informazioni di screening, la ricerca mostra sempre più che laddove si porta il tuo peso può essere ancora più importante dell'importo totale.Il National Institute of Health (NIH) riconosce che "l'obesità centrale o addominale - il grasso di grasso intorno alla sezione centrale - impone un rischio per la salute maggiore rispetto al grasso distribuito in altre aree del corpo".
La circonferenza della vita (WC) e il rapporto vita-hip (WHR) sono emersi come misurazioni cruciali che completano l'IMC nella valutazione dei rischi per la salute.Secondo le linee guida cliniche del National Heart, Lung and Blood Institute (NHLBI), i rischi per la salute aumentano significativamente quando la circonferenza della vita supera:
- 40 pollici (102 cm) per uomini
- 35 pollici (88 cm) per le donne
Perché il grasso addominale è particolarmente pericoloso?Il National Cancer Institute spiega che "il grasso viscerale - grasso che circonda gli organi interni - sembra essere più pericoloso, in termini di rischi per la malattia, rispetto al grasso complessivo o al grasso sottocutaneo (lo strato appena sotto la pelle)".Questo grasso viscerale è metabolicamente attivo, rilasciando acidi grassi, agenti infiammatori e ormoni che possono portare a rischi più elevati di:
- Resistenza all'insulina
- Diabete di tipo 2
- Ipertensione
- Dislipidemia
- Malattia cardiovascolare
L'American Heart Association rileva che "ad ogni livello di BMI, misure più elevate di adiposità centrale, tra cui la circonferenza della vita (WC) e il rapporto vita-hip (WHR), erano associate a un maggior rischio di malattia coronarica e mortalità cardiovascolare, compresi quelli con peso normale come valutato dal BMI".Questo fenomeno, a volte chiamato "obesità di peso normale" o "grasso magro", rafforza l'importanza di guardare oltre il solo BMI.
Per una valutazione completa della salute, il CDC raccomanda di considerare molteplici fattori:
- BMI
- Circonferenza della vita
- Storia medica
- Comportamenti di salute
- Risultati degli esami fisici
- Risultati di laboratorio
Insieme, queste misurazioni forniscono un quadro più completo dello stato di salute e del rischio di malattia rispetto a qualsiasi singola metrica da solo.Molti operatori sanitari ora utilizzano strumenti di valutazione combinati che incorporano sia le misurazioni della circonferenza dell'IMC e della vita per una valutazione più accurata dei rischi per la salute.
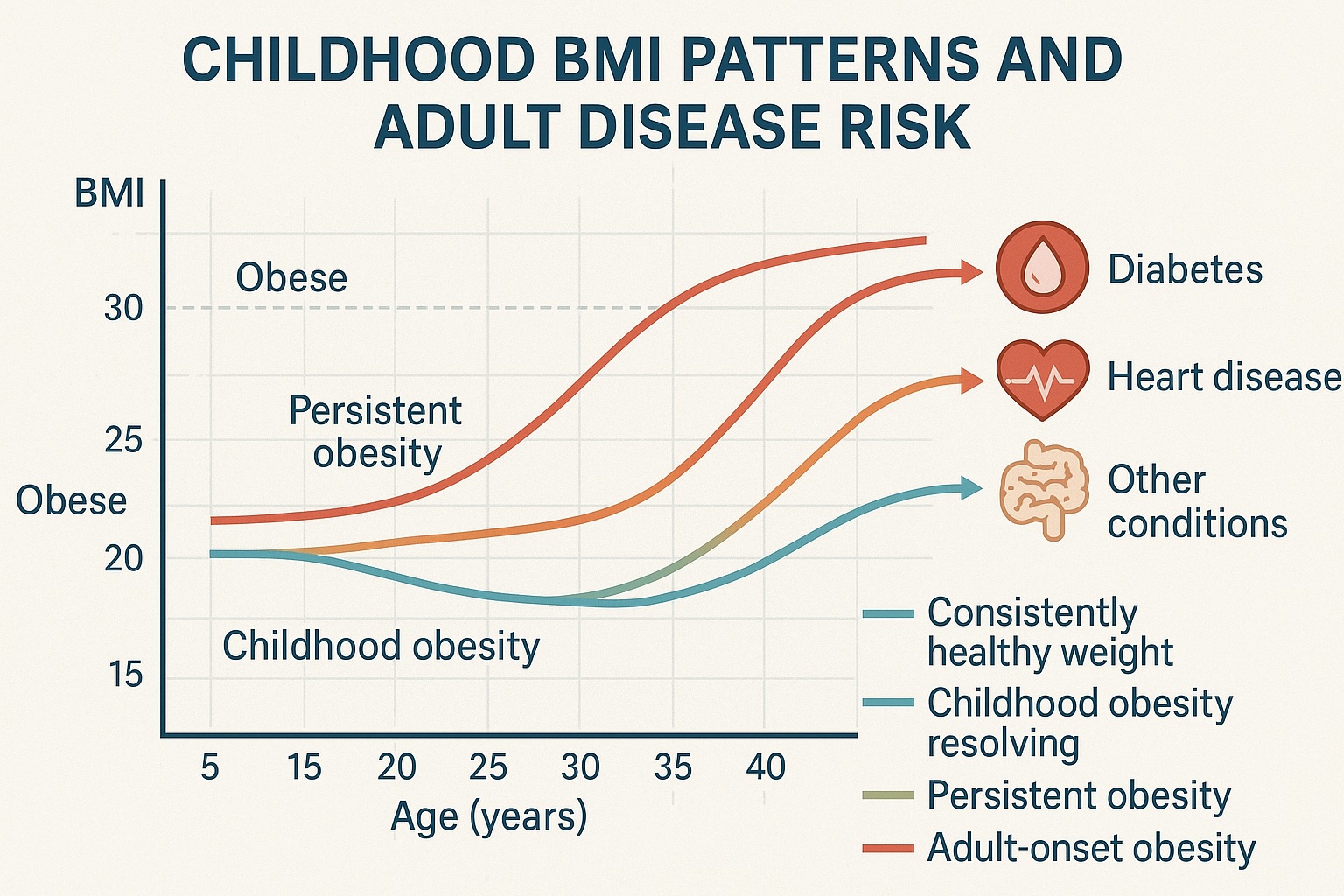
BMI infantile come predittore di malattie croniche adulte
Una delle aree più convincenti della ricerca prevede la connessione tra BMI infantile e risultati sulla salute degli adulti.Secondo il CDC, "L'obesità nei bambini e negli adolescenti è definita come un BMI pari o superiore al 95 ° percentile per sesso e età".Gli studi longitudinali che monitorano gli individui dall'infanzia all'età adulta hanno rivelato che l'elevato BMI durante i giovani aumenta significativamente il rischio di malattie croniche più avanti nella vita.
La ricerca mostra che i bambini con BMI al di sopra del 95 ° percentile hanno:
- 5 volte più alto rischio di obesità adulta
- 2-3 volte più alto rischio di sviluppo del diabete di tipo 2 da adulti
- Rischio significativamente elevato di malattie cardiovascolari e mortalità
Il NIDDK riferisce che "tra i bambini e gli adolescenti dai 2 ai 19, circa 1 su 6 (16,1%) sono in sovrappeso, più di 1 su 6 (19,3%) hanno obesità e circa 1 su 18 (6,1%) hanno una grave obesità".Queste statistiche evidenziano la portata del problema.
Ancora più preoccupante è la relazione tra traiettorie di BMI infantile e risultati sulla salute.I bambini che mantengono un BMI elevato durante tutto lo sviluppo, e in particolare coloro che subiscono rapidi aumenti dell'IMC durante i periodi di sviluppo critici, affrontano il più alto rischio di risultati negativi sulla salute.
I meccanismi fisiologici che spiegano queste osservazioni includono:
- Iperplasia degli adipociti: l'infanzia è un periodo critico per lo sviluppo delle cellule adipose.L'eccesso di peso durante questo periodo può aumentare il numero di cellule adipose, che persiste nell'età adulta.
- Programmazione metabolica: le esposizioni della prima infanzia, incluso l'alimentazione e lo stato del peso, possono "programmare" percorsi metabolici che influenzano il rischio di malattia più avanti nella vita.
- Esposizione cumulativa: la durata dell'esposizione all'obesità è importante.Esordo precoce significa una più lunga esposizione cumulativa alle anomalie metaboliche e all'infiammazione.
- Primi cambiamenti vascolari: l'obesità nell'infanzia può innescare i primi cambiamenti vascolari che accelerano l'aterosclerosi nel corso di decenni.
L'OMS sottolinea che "l'obesità infantile e adolescenziale ha conseguenze psicosociali avverse; influisce sulle prestazioni scolastiche e sulla qualità della vita, aggravate da stigma, discriminazione e bullismo".Questa prova sottolinea l'importanza fondamentale di prevenire e affrontare l'IMC elevato durante l'infanzia, non solo per la salute immediata ma come investimento a lungo termine nella salute degli adulti.
Strategie di prevenzione basate sull'evidenza per la gestione del peso
Prevenire e gestire BMI elevato richiede un approccio poliedrico che affronti l'alimentazione, l'attività fisica, il comportamento e talvolta l'intervento medico.Il CDC rileva che "gli sforzi di prevenzione dell'obesità di CDC si concentrano sulla politica e sulle strategie ambientali per rendere alimentari sani e vita attiva accessibile a tutti".Qui ci sono strategie basate sull'evidenza per la gestione dell'IMC e la prevenzione delle malattie croniche:
Strategie nutrizionali
- Dieta mediterranea: una ricerca abbondante supporta il modello dietetico mediterraneo, ricco di frutta, verdura, cereali integrali, olio d'oliva e proteine magre, sia per la gestione del peso che per la riduzione del rischio di malattie croniche.Una delle principali studi clinici ha scoperto che questo modello dietetico ha ridotto i principali eventi cardiovascolari avversi di circa il 30% negli individui ad alto rischio.
- Controllo delle porzioni: strategie semplici come l'utilizzo di piastre più piccole, snack pre-porticanti e praticare alimentazione consapevole può aiutare a gestire l'assunzione calorica senza richiedere un rigoroso conteggio delle calorie.
- Dieta ricca di proteine: un maggiore assunzione di proteine (20-30% delle calorie totali) aiuta a preservare la massa muscolare magra durante la perdita di peso e aumenta la sazietà, rendendo più facile mantenere un deficit calorico.
- Limitare gli alimenti ultra elaborati: questi alimenti sono in genere densi di energia ma poveri di nutrienti e il loro consumo è fortemente legato all'aumento di peso e alle anomalie metaboliche.
Linee guida per l'attività fisica
- Esercizio aerobico: l'OMS raccomanda "almeno 150 minuti di intensità moderata o 75 minuti di attività aerobica di intensità vigorosa settimanale".La ricerca mostra che l'esercizio aerobico regolare può ridurre il grasso viscerale anche in assenza di perdita di peso.
- Allenamento di resistenza: incorporare l'allenamento della forza almeno due volte a settimana per preservare e costruire la massa muscolare, che migliora la salute metabolica e la capacità funzionale.
- Ridurre il tempo sedentario: rompere seduti prolungati con interruzioni a breve movimento può migliorare i parametri metabolici indipendenti dalle sessioni di esercizio dedicate.
- Trasporto attivo: camminare, andare in bicicletta o utilizzare il trasporto pubblico spesso incorpora più attività fisica nelle routine quotidiane rispetto alla guida.
Approcci comportamentali
- Auto-monitoraggio: il monitoraggio regolare dell'assunzione di cibo, dell'attività fisica e del peso è costantemente associato a una gestione del peso di successo.
- Ottimizzazione del sonno: un sonno adeguato (7-9 ore per gli adulti) aiuta a regolare gli ormoni della fame e riduce le voglie di alimenti densi di energia.
- Gestione dello stress: lo stress cronico può guidare il comfort e la deposizione di grassi nell'area addominale.Tecniche come la consapevolezza, la meditazione e la terapia cognitiva comportamentale possono aiutare a gestire il cibo legato allo stress.
- Supporto sociale: coinvolgere familiari, amici o gruppi organizzati migliora significativamente l'adesione ai cambiamenti nello stile di vita.
Interventi medici
Per le persone con BMI nella gamma di obesità, in particolare quelle con complicanze legate al peso, gli interventi medici possono essere appropriati:
- Farmaci anti-obesità: diversi farmaci approvati dalla FDA possono aiutare con la perdita di peso attraverso vari meccanismi, tra cui la soppressione dell'appetito e la riduzione dell'assorbimento del grasso.
- Agonisti del recettore GLP-1: originariamente sviluppati per il diabete, questi farmaci hanno mostrato una notevole efficacia per la gestione del peso, con alcuni pazienti che hanno raggiunto la perdita di peso del 15-20%.Il National Cancer Institute riferisce che "la perdita di peso attraverso i farmaci approvati per il trattamento dell'obesità (inclusi gli agonisti del recettore GLP-1 tirzepatide, semaglutide e liraglutide) è stato anche trovato associato a rischi ridotti di alcuni tumori legati all'obesità".
- Chirurgia bariatrica: per obesità grave o obesità con complicanze, approcci chirurgici come bypass gastrico o gastrectomia della manica possono produrre perdite di peso sostanziali e sostenute e drammatici miglioramenti nella salute metabolica.
- Programmi completi: programmi di gestione del peso supervisionati dal punto di vista medico che integrano l'alimentazione, l'attività fisica, la modifica del comportamento e il monitoraggio medico spesso ottengono risultati migliori rispetto agli sforzi auto-diretti.

Rompere il ciclo: interventi che funzionano per la salute a lungo termine
Il raggiungimento e il mantenimento di un BMI sano richiede più di interventi a breve termine: richiede cambiamenti di stile di vita sostenibili e talvolta un ecosistema di supporto.Qui ci sono approcci che gli spettacoli di ricerca sono efficaci per la gestione dell'IMC a lungo termine e la prevenzione delle malattie croniche:
Strategie a livello individuale
- Impostare obiettivi realistici: una modesta perdita di peso (5-10% del peso iniziale) può migliorare significativamente i parametri di salute.Il gruppo di ricerca del programma di prevenzione del diabete ha dimostrato che questa quantità di perdita di peso può ridurre il rischio di diabete fino al 58% negli individui ad alto rischio.
- Concentrati sulla salute, non solo sul peso: enfatizzare i miglioramenti nei biomarcatori, la funzione fisica e la qualità della vita, piuttosto che solo numeri su una scala - le elp mantengono la motivazione nel tempo.
- Formazione dell'abitudine: strutturare l'ambiente e le routine per fare scelte sane automatiche riduce la dipendenza dalla forza di volontà, che tende a fluttuare.
- Autovalutazione regolare: il CDC raccomanda la rivalutazione periodica di BMI, circonferenza della vita e marcatori di salute per aiutare a catturare piccoli cambiamenti prima di diventare problemi significativi.
Approcci comunitari e ambientali
- Ambiente costruito: l'American Heart Association rileva che le comunità progettate per il trasporto attivo, con strutture ricreative accessibili e negozi di alimentari, rendono più facili le scelte sane.
- Programmi di benessere sul posto di lavoro: iniziative complete sul posto di lavoro che affrontano la nutrizione, l'attività fisica e la gestione dello stress possono raggiungere le persone in cui trascorrono gran parte del loro tempo.
- Interventi scolastici: l'OMS sottolinea che "i programmi che promuovono un'alimentazione sana e l'attività fisica nelle scuole aiutano a stabilire abitudini per tutta la vita durante i periodi di sviluppo critici".
- Integrazione sanitaria: quando l'assistenza primaria include una regolare valutazione dell'IMC e collega i pazienti con risorse appropriate, l'intervento precoce diventa più probabile.
Considerazioni politiche
- Etichettatura degli alimenti: la FDA ha implementato informazioni nutrizionali chiare e comprensibili per aiutare i consumatori a fare scelte informate.
- Incentivi economici: l'OMS suggerisce che "i sussidi per frutta e verdura e le tasse su alimenti ultra elaborati possono spostare i modelli di consumo a livello di popolazione".
- Copertura sanitaria: l'Affordable Care Act ha disposizioni per i servizi di prevenzione e trattamento dell'obesità per rimuovere le barriere finanziarie alle cure.
- Infrastruttura di attività fisica: il CDC supporta gli investimenti pubblici in parchi, strutture ricreative e infrastrutture di trasporto attivo per rendere l'attività fisica accessibile a tutti i segmenti di popolazione.
Secondo l'Organizzazione mondiale della sanità, "l'industria alimentare può svolgere un ruolo significativo nel promuovere diete sane riducendo il contenuto di grassi, zuccheri e sale degli alimenti trasformati; garantendo che siano disponibili scelte sane e nutrienti per tutti i consumatori; limitando la commercializzazione di cibi ricchi di zuccheri, sale e grassi, specialmente quegli alimenti mirati a bambini e adolescenti".Questi approcci multilivello sono essenziali per la creazione di ambienti che supportano la manutenzione del peso sano.
Conclusione: un approccio personalizzato all'IMC e alla prevenzione delle malattie croniche
Le prove scientifiche sono chiare: l'IMC funge da importante indicatore del rischio di malattie croniche, in particolare per le malattie cardiovascolari, il diabete di tipo 2 e numerosi tumori.Tuttavia, l'approccio ottimale all'utilizzo di queste informazioni deve essere personalizzato.
L'OMS sottolinea che "l'IMC dovrebbe essere considerato con altri fattori quando si valuta la salute di un individuo".Il CDC raccomanda inoltre di considerare questi fattori aggiuntivi nell'individuazione dell'interpretazione e dell'intervento:
- Storia familiare di malattie croniche
- Etnia (possono essere applicate diverse soglie di BMI)
- Distribuzione del grasso corporeo (in particolare adiposità centrale)
- Presenza di anomalie metaboliche
- Livello di forma fisica
- Età e fase di sviluppo
- Preferenze personali e contesto culturale
Invece di vedere l'IMC come una diagnosi autonoma, consideralo un pezzo importante di una valutazione completa della salute.Se combinato con misurazioni della circonferenza della vita, valori di laboratorio, storia familiare e fattori di stile di vita, l'IMC fornisce informazioni preziose per lo sviluppo di strategie di prevenzione e intervento su misura.
Secondo l'OMS, approcci efficaci per prevenire l'obesità e le relative malattie croniche includono "ridurre il numero di calorie consumate da grassi e zuccheri, aumentando la porzione di assunzione giornaliera di frutta, verdura, legumi, cereali e noci e impegnarsi in una normale attività fisica (60 minuti al giorno per i bambini e 150 minuti alla settimana per gli adulti).L'American Heart Association rileva che gli interventi sullo stile di vita come il programma di prevenzione del diabete possono essere efficaci come, se non più efficaci dei farmaci per la gestione del peso e la riduzione del rischio di malattie croniche.
Affrontando queste dimensioni multiple e concentrandosi su cambiamenti di stile di vita sostenibili piuttosto che correzioni rapide, è possibile ridurre significativamente il rischio di malattie croniche e migliorare sia la quantità che la qualità della vita.
Ricorda che piccoli e coerenti passaggi spesso portano ai risultati più sostenibili.Sia che tu stia lavorando per prevenire l'aumento di peso, ottenere una modesta perdita di peso o mantenere risultati precedenti, l'evidenza scientifica supporta un approccio misurato e sfaccettato incentrato sulla salute a lungo termine piuttosto che sulla trasformazione rapida.
References
- Centri per il controllo e la prevenzione delle malattie (CDC).Su BMI per adulti.https://www.cdc.gov/bmi/adult-calculator/index.html (consultato il 2 maggio 2025)
- Centri per il controllo e la prevenzione delle malattie (CDC).Categorie di BMI per adulti.https://www.cdc.gov/bmi/adult-calculator/bmi-categories.html (consultato il 2 maggio 2025)
- Organizzazione mondiale della sanità (OMS).Obesità e sovrappeso.https://www.who.int/news-room/fact-sheets/detail/obesity-and-overweight (consultato il 2 maggio 2025)
- Centri per il controllo e la prevenzione delle malattie (CDC).Informazioni sull'indice di massa corporea (BMI).https://www.cdc.gov/bmi/about/index.html (consultato il 2 maggio 2025)
- Powell-Wiley TM, Poirier P, Burke LE, et al.Obesità e malattie cardiovascolari: una dichiarazione scientifica dell'American Heart Association.Circolazione.2021; 143 (21): E984-E1010.
- Wilson PW, D'Agostino RB, Sullivan L, Parise H, Kannel WB.Sovrappeso e obesità come determinanti del rischio cardiovascolare: l'esperienza di Framingham.Archivi di medicina interna.2002; 162 (16): 1867-72.
- Bhaskaran K, Dos-Santos-Silva I, Leon DA, Douglas IJ, Smieth L. Associazione di BMI con mortalità generale e specifica per causa: uno studio di coorte basato sulla popolazione di 3,6 milioni di adulti nel Regno Unito.Lancet Diabetes & Endocrinology.2018; 6 (12): 944-53.
- Kenchaiah S, Evans JC, Levy D, Wilson PW, Benjamin EJ, Larson MG, Kannel WB, Vasan RS.Obesità e rischio di insufficienza cardiaca.New England Journal of Medicine.2002; 347 (5): 305-13.
- National Institute of Diabetes and Digestive and Kidney Diseases (NIDDK).Statistiche di sovrappeso e obesità.https://www.niddk.nih.gov/health-information/health-statistics/overweight-obesity (consultato il 2 maggio 2025)
- Chan JM, Rimm EB, Colditz GA, Stampfer MJ, Willett WC.Obesità, distribuzione dei grassi e aumento di peso come fattori di rischio per il diabete clinico negli uomini.Cura del diabete.1994; 17 (9): 961-9.
- Centri per il controllo e la prevenzione delle malattie (CDC).Fatti sull'obesità per adulti.https://www.cdc.gov/obesity/adult-obesity-facts/index.html (consultato il 2 maggio 2025)
- Khan NA, Wang H, Anand S, Jin Y, Campbell NR, Pilote L, Quan H. L'etnia e il sesso influiscono sull'incidenza e sui risultati del diabete.Cura del diabete.2011; 34 (1): 96-101.
- National Cancer Institute (NCI).Scheda informativa sull'obesità e sul cancro.https://www.cancer.gov/about-cancer/causes-prevention/risk/obesity/obesity-fact-sheet (consultato il 2 maggio 2025)
- Teras LR, Kitahara CM, Birmann BM, et al.Dimensione corporeo e mortalità a mieloma multiplo: un'analisi aggregata di 20 studi prospettici.British Journal of Ematology.2014; 166 (5): 667-76.
- National Institutes of Health (NIH).Linee guida cliniche sull'identificazione, la valutazione e il trattamento del sovrappeso e dell'obesità negli adulti.Pubblicazione NIH n. 98-4083.1998.
- National Heart, Lung e Blood Institute (NHLBI).Classificazione del sovrappeso e obesità da parte di BMI, circonferenza della vita e rischio di malattia associato.https://www.nhlbi.nih.gov/health/educational/lose_wt/risk.htm (consultato il 2 maggio 2025)
- Neeland IJ, Ross R, Després JP, et al.Grasso viscerale ed ectopico, aterosclerosi e malattia cardiometabolica: un'affermazione di posizione.Lancet Diabetes & Endocrinology.2019; 7 (9): 715-25.
- Organizzazione mondiale della sanità (OMS).Obesità.https://www.who.int/health-topics/obesity (consultato il 2 maggio 2025)
- Organizzazione mondiale della sanità (OMS).Obesità e sovrappeso.https://www.who.int/news-room/fact-sheets/detail/obesity-and-overweight (consultato il 2 maggio 2025)
- Gruppo di ricerca del programma di prevenzione del diabete.Riduzione dell'incidenza del diabete di tipo 2 con intervento di vita o metformina.New England Journal of Medicine.2002; 346 (6): 393-403.
- Centri per il controllo e la prevenzione delle malattie (CDC).Fatti sull'obesità infantile.https://www.cdc.gov/obesity/childhood-obesity-facts/childhood-obesity-facts.html (consultato il 2 maggio 2025)
- Singh AS, Mulder C, TWISK JW, Van Mechelen W, Chinapaw MJ.Tracciamento del sovrappeso infantile in età adulta: una revisione sistematica della letteratura.Recensioni di obesità.2008; 9 (5): 474-88.
- Centri per il controllo e la prevenzione delle malattie (CDC).Obesità.https://www.cdc.gov/obesity/index.html (consultato il 2 maggio 2025)
- Estruch R, Ros E, Salas-Salvadó J, et al.Prevenzione primaria delle malattie cardiovascolari con una dieta mediterranea integrata con olio o noci extra-virgin.New England Journal of Medicine.2018; 378 (25): E34.
- Leidy HJ, Clifton PM, Astrup A, et al.Il ruolo delle proteine nella perdita di peso e nel mantenimento.L'American Journal of Clinical Nutrition.2015; 101 (6): 1320S-9s.
- Hall KD, Ayuketah A, Brychta R, et al.Le diete ultra-elaborate causano eccesso di assunzione di calorie e aumento di peso: uno studio controllato randomizzato in pazienti di assunzione di alimenti ad libitum.Metabolismo cellulare.2019; 30 (1): 67-77.
- Vissers D, Hens W, Taeymans J, Baeyens JP, Poortmans J, Van Gaal L. L'effetto dell'esercizio sul tessuto adiposo viscerale negli adulti in sovrappeso: una revisione sistematica e meta-analisi.Plos One.2013; 8 (2): E56415.
- Dunstan DW, Kingwell BA, Larsen R, et al.Rompere la seduta prolungata riduce le risposte postprandiali di glucosio e insulina.Cura del diabete.2012; 35 (5): 976-83.
- Burke LE, Wang J, Sevick MA.Autocontrollo nella perdita di peso: una revisione sistematica della letteratura.Journal of American Dietetic Association.2011; 111 (1): 92-102.
- Chaput JP, Tremblay A. Sonno adeguato per migliorare il trattamento dell'obesità.Cmaj.2012; 184 (18): 1975-6.
- Dallman MF, Pecoraro N, Akana SF, et al.Stress cronico e obesità: una nuova visione del "cibo di conforto".Atti della National Academy of Sciences.2003; 100 (20): 11696-701.
- Wing RR, Jeffery RW.Vantaggi del reclutamento di partecipanti con amici e aumento del supporto sociale per la perdita di peso e la manutenzione.Journal of Consulting and Clinical Psychology.1999; 67 (1): 132.
- Srivastava G, Apovian CM.Farmacoterapia attuale per l'obesità.Recensioni della natura Endocrinologia.2018; 14 (1): 12-24.
- Wilding JPH, Batterham RL, Calanna S, et al.Semaglutide una volta setuesco negli adulti con sovrappeso o obesità.New England Journal of Medicine.2021; 384 (11): 989-1002.
- Sjöström L, Narbro K, Sjöström CD, et al.Effetti della chirurgia bariatrica sulla mortalità nei soggetti obesi svedesi.New England Journal of Medicine.2007; 357 (8): 741-52.
- Wadden TA, Butryn ML, Hong PS, Tsai AG.Trattamento comportamentale dell'obesità nei pazienti riscontrati nelle impostazioni di cure primarie: una revisione sistematica.Jama.2014; 312 (17): 1779-91.
- Gruppo di ricerca del programma di prevenzione del diabete.Riduzione dell'incidenza del diabete di tipo 2 con intervento di vita o metformina.New England Journal of Medicine.2002; 346 (6): 393-403.
- King WC, Bond Ds.L'importanza della consulenza di attività fisica preoperatoria e postoperatoria nella chirurgia bariatrica.Recensioni di esercizi e scienze sportive.2013; 41 (1): 26-35.
- Gardner B, Lally P, Wardle J. Making Health abituale: la psicologia della "formazione abituale" e della pratica generale.British Journal of General Practice.2012; 62 (605): 664-6.
- Mozaffarian D, Afshin A, Benowitz NL, et al.Approcci della popolazione per migliorare la dieta, l'attività fisica e le abitudini al fumo: una dichiarazione scientifica dell'American Heart Association.Circolazione.2012; 126 (12): 1514-63.
- Anderson LM, Quinn TA, Glanz K, et al.L'efficacia della nutrizione del cantiere e degli interventi di attività fisica per il controllo del sovrappeso e dell'obesità dei dipendenti: una revisione sistematica.American Journal of Preventive Medicine.2009; 37 (4): 340-57.
- Organizzazione mondiale della sanità (OMS).Strategia globale su dieta, attività fisica e salute: sovrappeso e obesità infantile.https://www.who.int/dietphysicalactivity/childhood/en/ (consultato il 2 maggio 2025)
- LeBlanc E, O'Connor E, Whitlock EP, Patnode C, Kapka T. Screening e gestione dell'obesità e del sovrappeso negli adulti.Sintesi di prova.2011; 89.
- US Food and Drug Administration (FDA).Modifiche all'etichetta dei fatti nutrizionali.https://www.fda.gov/food/food-labeling-nutrition/changes-nutrition-facts-label (consultato il 2 maggio 2025)
- Affordable Care Act (ACA).Protezione dei pazienti e Affordable Care Act, 42 USC § 18001. 2010.
- Centri per il controllo e la prevenzione delle malattie (CDC).Persone attive, nazione sana.https://www.cdc.gov/physicalactivity/activepeoplehealthynation/index.html (consultato il 2 maggio 2025)
- Calcolatori.im.Calcolatore BMI.https://calculators.im/it/bmi-calculator (consultato il 2 maggio 2025)
- Webmd.Calcolatore BMI per uomini e donne: calcola il tuo indice di massa corporea.https://www.webmd.com/diet/body-bmi-calculator (consultato il 2 maggio 2025)
Questo articolo fornisce informazioni sulla salute generale e non sostituisce una consulenza medica professionale.Consultare sempre gli operatori sanitari qualificati prima di apportare modifiche alla dieta, alla routine di allenamento o al piano di trattamento medico.




